Häufiges Husten oder Verschlucken beim Essen kann auf eine Schluckstörung (Dysphagie) hinweisen. Anlässlich des europäischen Tag der Logopädie thematisieren wir Ursachen, Symptome sowie Diagnostik und Behandlung durch Logopädie.
Ständig muss ich beim Essen husten!
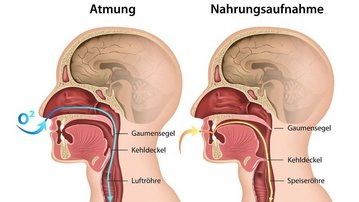
Die Schluckstörung, auch Dysphagie genannt, ist ein Zustand, der durch Schwierigkeiten beim sicheren und effektiven Transport von Nahrung oder Flüssigkeiten vom Mund in den Magen gekennzeichnet ist. Schluckstörungen können durch neurogene (z. B. Schlaganfälle, neurodegenerative Erkrankungen) oder strukturelle Ursachen (z. B. Tumore, Traumata, HWS-Operationen) entstehen.
Wie funktioniert der Schluckvorgang?
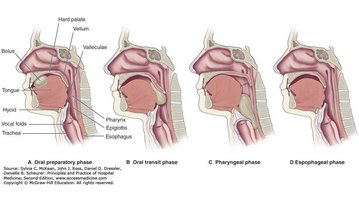
Der Schluckakt ist in verschiedene Phasen eingeteilt und beginnt mit der oralen Vorbereitungsphase. Hier wird der Bolus visuell wahrgenommen; Geruch sowie Hungergefühl regen die Speichelproduktion an.
Die orale Phase beginnt mit der Aufnahme von Nahrung und Flüssigkeit in die Mundhöhle. Die Zunge bewegt den Bolus und unterstützt den Kauvorgang. Das Zusammenspiel von Gaumen, Zunge, Speicheldrüsen und Gesichtsmuskulatur führt zu einer optimalen Bolusvorbereitung.
In der pharyngealen Phase kommt es zu koordinierten Muskelkontraktionen, die durch den Schluckreflex blitzartig und unwillkürlich ablaufen, sobald Nahrung oder Flüssigkeit die Gaumenbögen passieren. Viele Muskeln und Hirnnerven sind beteiligt, um den Kehlkopfeingang optimal vor dem Eindringen von Nahrung oder Flüssigkeit zu schützen. Für den Speisebrei bleibt nun nur noch der Weg in Richtung Magen. Die Luftröhre wird dabei vor Speiseresten geschützt, sodass verhindert wird, dass Nahrung in die Lunge gelangt.
Es folgt die ösophageale Phase, auf die in diesem Bericht nicht weiter eingegangen wird. Bereits bis hierhin wird deutlich, wie fein koordiniert der Schluckvorgang abläuft, um einen sicheren Transport zu gewährleisten. Während aller Phasen sind zahlreiche Hirnnerven beteiligt, die die schluckrelevante Muskulatur innervieren.
Und was passiert bei einer Schluckstörung?
Bei neurogenen Erkrankungen können einzelne oder mehrere Abläufe im Schluckakt durch geschädigte Hirnnerven beeinträchtigt sein. Dies kann sowohl die Muskelaktivität als auch die Koordination der Mechanismen betreffen. Der sichere Abschluss des Nahrungstransports ist dann nicht mehr gewährleistet, und das Risiko einer Lungenentzündung steigt erheblich.
Ein weiterer wichtiger Faktor ist eine eingeschränkte Sensibilität. Hirnnerven aktivieren nicht nur die Muskulatur, sondern sind auch für die Sensorik zuständig. Das bedeutet, dass Betroffene Speisereste in der Mundhöhle oder im Rachen nur eingeschränkt wahrnehmen. Dies kann zu einem sogenannten stillen Eindringen von Nahrung oder Flüssigkeit in die Atemwege führen – also ohne typische Anzeichen wie Husten oder Räuspern.
Neben der Aspirationsgefahr spielen auch unzureichende Mundhygiene und Mangelernährung (Malnutrition) eine wichtige Rolle im Zusammenhang mit Schluckstörungen. Speisereste im Mund erhöhen das Risiko für bakterielle Infektionen, und eine reduzierte Nahrungsaufnahme kann langfristig zu Gewichtsverlust und körperlicher Schwächung führen.
Wie erkennt man eine Schluckstörung?
Erste Anzeichen können nach einem Schlaganfall oder im Verlauf neurodegenerativer Erkrankungen ein vermehrtes Verschlucken sein. Die Betroffenen husten oder räuspern sich häufig während der Nahrungsaufnahme. Auch Atemnot, vermehrte Essensreste im Mundraum oder das Austreten von Nahrung oder Flüssigkeiten aus dem Mund können Hinweise auf eine Störung im Schluckablauf sein.
Diagnostik und Behandlung
Zunächst werden Risikopatienten mithilfe verschiedener Screeningverfahren identifiziert. Anschließend folgt eine ausführliche klinische Schluckuntersuchung durch ausgebildete Logopäd:innen, bei der wichtige Informationen über den Hirnnervenstatus sowie über verschiedene schluckrelevante Strukturen erhoben werden. Ein ausführliches Anamnesegespräch mit den Betroffenen oder deren Angehörigen ist ebenfalls Bestandteil der Diagnostik.
Ergeben sich Hinweise auf eine Dysphagie, wird in der Regel ein bildgebendes Verfahren eingesetzt. Häufig kommt dabei die FEES (Fiberoptic Endoscopic Evaluation of Swallowing) zum Einsatz. Diese dient der genauen Beurteilung geschädigter Strukturen und bildet die Grundlage für eine gezielte Therapie. Mithilfe einer kleinen Kamera, die über die Nase in den Rachen eingeführt wird, können die zugrunde liegenden Pathomechanismen genau beobachtet werden. Zusätzlich lassen sich Haltungsänderungen im Hinblick auf einen effizienteren Bolustransport analysieren.
In der logopädischen Therapie erfolgt ein individuell abgestimmtes Training der Gesichtsmuskulatur; zudem wird die Sensibilität gezielt gefördert. Ergänzend wird eine Anpassung der Kost vorgenommen, und es werden kompensatorische Strategien vermittelt, die die Betroffenen vor einer Aspiration schützen.